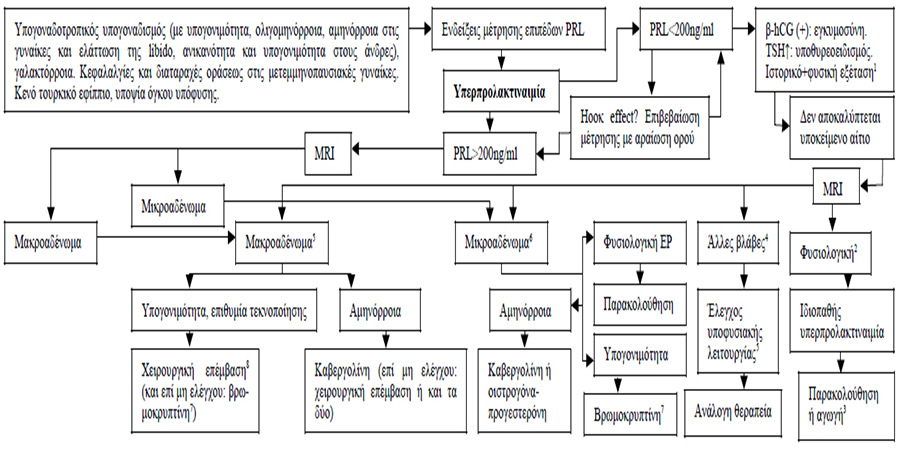
1 Από το ιστορικό και την κλινική εξέταση θα επιβεβαιωθούν ή θα αποκλειστούν τα συχνότερα αίτια υπερπρολακτιναιμίας: 1) λήψη φαρμάκων, όπως αγωνιστές υποδοχέων ντοπαμίνης (χλωροπρομαζίνη, περφεναζίνη, αλλοπεριδόλη, θειοξανθίνες, μετοκλοπραμίδη), αναστολείς σύνθεσης ντοπαμίνης (α-μεθυλντόπα), φυσοστιγμίνη, αντιυπερτασικά (λαμπεταλόλη, ρεζερπίνη, βεραπαμίλη), αναστολείς ΜΑΟ (μοκλοβεμίδη), σιμετιδίνη, ρανιτιδίνη, οιστρογόνα (αντισυλληπτικά, απόσυρση από αντισυλληπτικά), αντισπασμωδικά (φαινυτοΐνη), αναισθητικά, νευροληπτικά (προμαζίνη, προμεθαζίνη, τριφλουοροπεραζίνη, φλουφεναζίνη, θειαιθυλπεραζίνη, θειοριδαζίνη, πιμοζίδη, θειοθιξένη, μολινδόνη), οπιοειδή και ανταγωνιστές οπιοειδών (ηρωίνη, μεθαδόνη, απομορφίνη, μορφίνη), κοκαΐνη, τρικυκλικά αντικαταθλιπτικά (χλωριμιπραμίνη, αμιτριπτυλίνη), SSRIs (φλουοξετίνη) 2) Φυσιολογικές καταστάσεις, όπως άγχος (stress), άσκηση, ύπνος, θηλασμός, διέγερση θηλής 3) PCOs 4) Συστηματικές ή άλλες παθήσεις: χρόνια νεφρική ανεπάρκεια, κίρρωση, επιληψία-σπασμοί, ακτινοβολία κρανίου, παθήσεις ΣΣ, παθήσεις θωρακικού κλωβού (τραυματισμός, χειρουργικές επεμβάσεις, έρπης ζωστήρ), τραυματισμός της κεφαλής-εκτομή μίσχου υπόφυσης.
2 Σε περιπτώσεις που δεν ανευρίσκεται αίτιο, η πιθανότητα μακροπρολακτιναιμίας θα πρέπει να λαμβάνεται υπ’όψη, αφού το 10% των περιπτώσεων υπερπρολακτιναιμίας μπορεί να οφείλονται στην κυκλοφορία πρόδρομων μορίων προλακτίνης, βιολογικά μη-δραστικών (μεγαλύτερο μοριακό βάρος: 150-kD, big–prolactin,) ή στην κυκλοφορία συμπλεγμάτων φυσιολογικών μορίων προλακτίνης (23kD) και αντισωμάτων. Η μακροπρολακτιναιμία είναι καλοήθης κατάσταση, αφού οι ασθενείς δεν παρουσιάζουν αμηνόρροια, ενώ ολιγομηνόρροια και γαλακτόρροια παρουσιάζει μικρό ποσοστό. Στην MRI δεν απεικονίζονται μακροαδενώματα, ενώ μικροαδενώματα μπορεί να απεικονιστούν σε ένα ποσοστό 10% (όσο και το αντίστοιχο των υποφυσιακών τυχαιωμάτων). Η μακροπρολακτιναιμία επιβεβαιώνεται βιοχημικά με καθίζηση με πολυαιθυλεν-γλυκόλη (PEG precipitation).
3 Στο 20-33% των ατόμων η ιδιοπαθής υπερπρολακτιναιμία θα υποχωρήσει. Στα υπόλοιπα άτομα μπορεί να συνδυαστεί με γαλακτόρροια, διαταραχές εμμήνου ρύσεως (αμηνόρροια, ολιγομηνόρροια) και υπογονιμότητα. Η συγκέντρωση προλακτίνης παραμένει σταθερή μετά πάροδο ετών, ενώ πολύ σπάνια μπορεί να παρουσιαστούν μικροαδενώματα.
4 Οι βλάβες αυτές μπορεί να πιέζουν το μίσχο της υπόφυσης και να αυξάνουν την έκκριση PRL ή να προκαλούν υποθαλαμική δυσλειτουργία: όγκοι (κρανιοφαρυγγίωμα, μηνιγγίωμα, δυσγερμίνωμα, χόρδωμα, μεταστάσεις στον υποθάλαμο), καλοήθεις μάζες (κύστη θυλάκου Rathke, κολλοειδής ή επιδερμοειδής κύστη), κοκκίωμα, διηθητικές/φλεγμονώδεις νόσοι.
5 Μέτρηση επιπέδων FT4, IGF–I, synacthen test και μέτρηση ACTH, [τα επίπεδα της FSH, LH (υπογοναδοτροπικός υπογοναδισμός) και της TSH έχουν προσδιοριστεί στα αρχικά στάδια του αλγόριθμου]. Θεραπεία υποκατάστασης θα πρέπει να προηγείται οποιασδήποτε θεραπείας.
6 Αν από το ιστορικό και τη φυσική εξέταση υπάρχει υποψία μικροαδενώματος που πιέζει το μίσχο της υπόφυσης και παράγει άλλες υποφυσιακές ορμόνες, τα ευρήματα επιβεβαιώνονται ή αποκλείονται με τη μέτρηση των επιπέδων FT4, IGF–I και κορτιζόλης (μετά overnight αναστολή με 1mg δεξαμεθαζόνης), α-subunit. Τα επίπεδα της FSH, LH (υπογοναδοτροπικός υπογοναδισμός) και της TSH έχουν προσδιοριστεί στα αρχικά στάδια του αλγόριθμου.
7 Η καβεργολίνη και κιναγολίδη είναι φάρμακα κατηγορίας Β, αλλά συνεχώς συσσωρεύονται βιβλιογραφικά δεδομένα για την ασφαλή χρήση τους εντός της εγκυμοσύνης. Στους άνδρες μπορεί να χορηγηθούν ως πρώτη θεραπεία καβεργολίνη ή κιναγολίδη.
8 Σε εξωεφιππιακό μακροαδένωμα κίνδυνος επέκτασης του αδενώματος και προσβολής ζωτικών δομών του εγκεφάλου στο δεύτερο μισό της εγκυμοσύνης είναι 15-25%. Τα ενδοεφιππιακά μακροαδενώματα μπορεί να αντιμετωπιστούν μόνο με βρωμοκρυπτίνη. Στους άνδρες μπορεί να χορηγηθούν ως πρώτη θεραπεία καμπεργολίδη ή κιναγολίδη.
ΒΙΒΛΙΟΓΡΑΦΙΚΕΣ ΑΝΑΦΟΡΕΣ
1. Pickett CA. Diagnosis and management of pituitary tumors: recent advances. Pim Care Clin Office Pract 2003; 30:765.
2. Molitch ME. Diagnosis and treatment of prolactinomas. Adv Intern Med 1999; 44:117.
3. Leslie H, et al. Laboratory and clinical experience in 55 patients with macroprolactinemia identified by a simple polyethylene glycol precipitation method. J Clin Endocrinol Metab 2001; 86:2743.
4. Martin TL, et al. The natural history of idiopathic hyperprolactinemia. J Clin Endocrinol Metab 1985; 60:855.
5. Sluijmer AV, et al. Clinical history and outcome of 59 patients with idiopathic hyperprolactinemia. Fertil Steril 1992; 58:72.
6. Webster J, et al. A comparison of cabergoline and bromocriptine in the treatment of hyperprolactinemic amenorrhea. N Engl J Med 1994; 331:904.
7. Molitch ME, et al. Therapeutic controversy: management of prolactinomas. J Clin Endocrinol Metab 1997; 82:996.